No artigo aprenderás as características das varices da pelve pequena nas mulleres: esta é unha deformación das veas da rexión pélvica con prexuízo do fluxo sanguíneo nos órganos xenitais internos e externos.
información xeral
Na literatura, as varices da pelve pequena tamén se denominan "síndrome de conxestión pélvica", "varicocele nas mulleres", "síndrome de dor pélvica crónica". A prevalencia de varices na pelve pequena aumenta en proporción á idade: dende o 19, 4% en mozas menores de 17 anos ata o 80% en mulleres perimenopáusicas. Na maioría das veces, a patoloxía das veas pélvicas é diagnosticada no período reprodutivo en pacientes do grupo de idade de 25-45 anos.
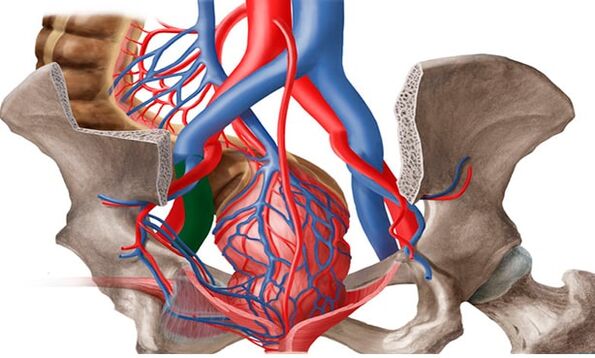
Na inmensa maioría dos casos (80%), a transformación varicosa afecta ás veas ováricas e é extremadamente rara (1%) observada nas veas do ligamento ancho do útero. Segundo os enfoques médicos modernos, o tratamento da VVMT debe realizarse non tanto desde o punto de vista da xinecoloxía, senón, en primeiro lugar, desde o punto de vista da fleboloxía.
Desencadenantes da patoloxía
Baixo as varices dos órganos pélvicos das mulleres, os médicos entenden un cambio na estrutura das paredes vasculares característico doutros tipos de enfermidade: debilitamento seguido de estiramento e formación de "petos" dentro dos cales o sangue se estanca. Os casos nos que só se ven afectados os vasos dos órganos pélvicos son extremadamente raros. En preto do 80% dos pacientes, xunto con esta forma, hai signos de varices das veas inguinais, vasos das extremidades inferiores.
A incidencia de varices da pelve pequena é máis pronunciada nas mulleres. Isto débese a características anatómicas e fisiolóxicas, que suxiren unha tendencia a debilitar as paredes venosas:
- flutuacións hormonais, incluídas as asociadas ao ciclo menstrual e ao embarazo;
- aumento da presión na pelve pequena, que é típico do embarazo;
- períodos de recheo máis activo das veas con sangue, incluídos os períodos menstruais cíclicos, durante o embarazo, así como durante o sexo.
Todos estes fenómenos pertencen á categoría de factores que provocan varices. E atópanse exclusivamente en mulleres. O maior número de pacientes enfróntase a varices da pelve pequena durante o embarazo, xa que hai unha capa simultánea de factores provocadores. Segundo as estatísticas, entre os homes, as varices da pelve pequena son 7 veces menos comúns que entre o sexo máis xusto. Teñen un conxunto máis diverso de factores provocadores:
- hipodinamia - preservación a longo prazo dunha baixa actividade física;
- aumento da actividade física, especialmente arrastrando pesos;
- obesidade;
- falta de fibra suficiente na dieta;
- procesos inflamatorios nos órganos do sistema xenitourinario;
- disfunción sexual ou negativa lúcida a manter relacións sexuais.
Unha predisposición xenética tamén pode levar á patoloxía dos plexos situados no interior da pelve pequena. Segundo as estatísticas, as varices do perineo e dos órganos pélvicos son diagnosticadas con máis frecuencia en mulleres cuxos familiares padecían esta enfermidade. Os primeiros cambios neles pódense observar na adolescencia durante a puberdade.
O maior risco de desenvolver varices inguinais en mulleres con afectación dos vasos pélvicos obsérvase en pacientes con patoloxía venosa noutras partes do corpo. Neste caso, estamos a falar de debilidade conxénita das veas.
Etiopatoxénese
Os proctólogos cren que as seguintes razóns principais sempre contribúen á aparición de VVP: insuficiencia valvular, obstrución venosa e cambios hormonais.
A síndrome de conxestión venosa pélvica pode desenvolverse debido á ausencia ou insuficiencia conxénita das válvulas venosas, que foi revelada por estudos anatómicos no século pasado, e os datos modernos así o confirman.
Tamén se comprobou que no 50% dos pacientes, as varices son de natureza xenética. FOXC2 foi un dos primeiros xenes identificados que xogan un papel fundamental no desenvolvemento de VVP. Actualmente, determinouse a relación entre o desenvolvemento da enfermidade e as mutacións xenéticas (TIE2, NOTCH3), o nivel de trombomodulina e o factor de crecemento transformador tipo 2 β. Estes factores contribúen a un cambio na estrutura da propia válvula ou da parede venosa; todo isto leva á falla da estrutura da válvula; aumento da vea, o que provoca un cambio na función da válvula; ao refluxo progresivo e, finalmente, ás varices.
A displasia do tecido conxuntivo pode desempeñar un papel importante no desenvolvemento da enfermidade, cuxa base morfolóxica é unha diminución do contido de varios tipos de coláxeno ou unha violación da proporción entre eles, o que leva a unha diminución da forza das veas. .
A incidencia de VVP é directamente proporcional á cantidade de cambios hormonais, que son especialmente pronunciados durante o embarazo. Nas mulleres embarazadas, a capacidade das veas pélvicas aumenta nun 60% debido á compresión mecánica dos vasos pélvicos polo útero embarazada e ao efecto vasodilatador da progesterona. Esta dilatación venosa persiste durante un mes despois do parto e pode causar fallo da válvula venosa. Ademais, durante o embarazo, a masa do útero aumenta, prodúcense os seus cambios de posición, o que provoca o estiramento das veas ováricas, seguido da conxestión venosa.
Os factores de risco tamén inclúen a endometriose e outras enfermidades inflamatorias do sistema reprodutor feminino, a terapia con estróxenos, condicións de traballo adversas para as mulleres embarazadas, que inclúen traballo físico duro e posición forzada prolongada (sentada ou de pé) durante a xornada laboral.
A formación de varices na pelve pequena tamén se ve facilitada polas características anatómicas da saída das veas da pelve pequena. O diámetro das veas ováricas adoita ser de 3-4 mm. A vea ovárica longa e delgada á esquerda desemboca na vea renal esquerda e á dereita á vea cava inferior. Normalmente, a vea renal esquerda sitúase diante da aorta e detrás da arteria mesentérica superior. O ángulo fisiolóxico entre a aorta e a arteria mesentérica superior é de aproximadamente 90 °.
Esta posición anatómica normal impide a compresión da vea renal esquerda. De media, o ángulo entre a aorta e a arteria mesentérica superior en adultos é de 51 ± 25 °, en nenos - 45, 8 ± 18, 2 ° en nenos e 45, 3 ± 21, 6 ° en nenas. No caso dunha diminución do ángulo de 39, 3 ± 4, 3 ° a 14, 5 °, prodúcese a compresión aorto-mesentérica ou síndrome de cascanoces. Esta é a chamada síndrome do cascanueces anterior, ou verdadeira, que ten a maior importancia clínica. A síndrome de cascanueces posterior ocorre en raras ocasións en pacientes cunha disposición retroaórtica ou anular da vea renal distal esquerda. A obstrución do leito venoso proximal provoca un aumento da presión na vea renal, o que leva á formación de refluxo renovárico na vea do ovario esquerdo co desenvolvemento da insuficiencia venosa pélvica crónica.
A síndrome de May-Turner -compresión da vea ilíaca común esquerda pola arteria ilíaca común dereita- tamén serve como un dos factores etiolóxicos das varices na pelve. Non ocorre en máis do 3% dos casos, atópase con máis frecuencia nas mulleres. Na actualidade, debido á introdución na práctica dos métodos de radiación e imaxe endovascular, esta patoloxía está sendo detectada cada vez con máis frecuencia.
Clasificación
As varices divídense nas seguintes formas:
- O tipo principal de varices: aumento dos vasos sanguíneos da pelve. O motivo é a insuficiencia valvular de dous tipos: adquirida ou conxénita.
- A forma secundaria de engrosamento das veas pélvicas é diagnosticada exclusivamente en presenza de patoloxías en termos de xinecoloxía (endometriose, neoplasias, poliquística).
As varices da pelve desenvólvense gradualmente. Na práctica médica, hai varias etapas principais no desenvolvemento da enfermidade. Diferirán dependendo da presenza de complicacións e da propagación da enfermidade:
- Primeiro grao. Os cambios na estrutura das válvulas das veas ováricas poden ocorrer por razóns hereditarias ou adquirirse. A enfermidade caracterízase por un aumento do diámetro das veas ata 5 mm. O ovario esquerdo ten unha expansión pronunciada nas partes externas.
- Segundo grao. Este grao caracterízase pola propagación da patoloxía e danos no ovario esquerdo. As veas do útero e do ovario dereito tamén poden estar dilatadas. O diámetro de expansión alcanza os 10 mm.
- Terceiro grao. O diámetro das veas aumenta ata 1 cm. A expansión das veas obsérvase por igual nos ovarios dereito e esquerdo. Esta etapa débese a fenómenos patolóxicos de natureza xinecolóxica.
Tamén é posible clasificar a enfermidade dependendo da causa principal do seu desenvolvemento. Hai un grao primario, no que a expansión é causada por un funcionamento defectuoso das válvulas venosas, e un grao secundario, que é consecuencia de enfermidades crónicas femininas, procesos inflamatorios ou complicacións de natureza oncolóxica. O grao da enfermidade pode diferir segundo a característica anatómica, que indica a localización do trastorno vascular:
- Plétora intracaste.
- Vulvar e perineal.
- Formas combinadas.
Síntomas e manifestacións clínicas
Nas mulleres, as varices pélvicas van acompañadas de síntomas graves, pero inespecíficos. A miúdo, as manifestacións desta enfermidade considéranse signos de trastornos xinecolóxicos. Os principais síntomas clínicos das varices na ingle en mulleres con afectación dos vasos pélvicos son:

- Dor non menstrual na parte inferior do abdome. A súa intensidade depende do estadio do dano venoso e da extensión do proceso. Para o 1º grao de varices da pelve pequena, é característica unha dor leve e periódica, que se estende á parte baixa das costas. En fases posteriores, séntese no abdome, perineo e lumbar, e é longo e intenso.
- Secreción mucosa profusa. A chamada leucorrea non ten un cheiro desagradable, non cambia de cor, o que indicaría unha infección. O volume de descarga aumenta na segunda fase do ciclo.
- Aumento dos síntomas da síndrome premenstrual e da dismenorrea. Mesmo antes do inicio da menstruación, a dor nas mulleres aumenta, ata a aparición de dificultades para camiñar. Durante o sangrado menstrual, pode chegar a ser insoportable, estendéndose a toda a rexión pélvica, o perineo, a parte baixa das costas e ata as coxas.
- Outro sinal característico de varices na ingle nas mulleres é o malestar durante as relacións sexuais. Séntese na vulva e na vaxina e caracterízase como unha dor sorda. Pódese observar ao final do coito. Ademais, a enfermidade vai acompañada de aumento da ansiedade, irritabilidade e cambios de humor.
- Do mesmo xeito que coas varices da pelve pequena nos homes, na parte feminina dos pacientes con tal diagnóstico, o interese polo sexo desaparece gradualmente. A causa da disfunción é tanto un malestar constante como unha diminución da produción de hormonas sexuais. Nalgúns casos, pode ocorrer infertilidade.
Diagnóstico instrumental
O diagnóstico e tratamento das varices é realizado por un flebólogo, un cirurxián vascular. Actualmente, o número de casos de detección de VVP aumentou debido ás novas tecnoloxías. Os pacientes con CPP son examinados en varias etapas.
- A primeira fase é un exame de rutina por parte dun xinecólogo: toma de anamnese, exame manual, exame de ultrasóns dos órganos pélvicos (para excluír outras patoloxías). En función dos resultados, un proctólogo, urólogo, neurólogo e outros especialistas relacionados tamén prescriben un exame.
- Se o diagnóstico non está claro, pero hai unha sospeita de VVPT, na segunda etapa realízase unha angioscanografía por ultrasonido (USAS) das veas pélvicas. Este é un método non invasivo e altamente informativo de diagnóstico de cribado, que se usa en todas as mulleres con sospeita de VVPT. Se antes se cría que era suficiente para examinar só os órganos pélvicos (o exame venoso considerábase de difícil acceso e opcional), entón, na fase actual, a ecografía das veas pélvicas é un procedemento de exame obrigatorio. Coa axuda deste método, é posible establecer a presenza de varices da pelve pequena medindo os diámetros, a velocidade do fluxo sanguíneo nas veas, e preliminarmente para descubrir cal é o principal mecanismo patoxenético - o fracaso de as veas ováricas ou obstrución venosa. Ademais, este método úsase para a avaliación dinámica do tratamento conservador e cirúrxico de VVPT.
- A investigación realízase por vía transvaxinal e transabdominal. As veas do parametrio, os plexos parecidos ás ingles e as veas uterinas visualízanse transvaxinalmente. Segundo diferentes autores, o diámetro dos vasos das localizacións nomeadas varía de 2, 0 a 5, 0 mm (de media 3, 9 ± 0, 5 mm), é dicir. non máis de 5 mm, e o diámetro medio das veas arqueadas é de 1, 1 ± 0, 4 mm. As veas de máis de 5 mm de diámetro considéranse dilatadas. A vea cava inferior, as veas ilíacas, a vea renal esquerda e as veas ováricas son examinadas transabdominalmente para excluír masas trombóticas e compresión extravasal. A lonxitude da vea renal esquerda é de 6 a 10 mm e a súa anchura media é de 4 a 5 mm. Normalmente, a vea renal esquerda no lugar onde pasa sobre a aorta está algo aplanada, pero prodúcese unha diminución do seu diámetro transversal en 2-2, 5 veces sen unha aceleración significativa do fluxo sanguíneo, o que garante unha saída normal sen aumentar a presión no pretenósico. zona. No caso da estenose dunha vea no contexto da compresión patolóxica, hai unha diminución significativa do seu diámetro - 3, 5-4 veces e unha aceleración do fluxo sanguíneo - máis de 100 cm / s. A sensibilidade e especificidade deste método é do 78 e do 100%, respectivamente.
- O exame das veas ováricas inclúese no exame obrigatorio das veas pélvicas. Localízanse ao longo da parede abdominal anterior, ao longo do músculo recto abdominis, lixeiramente lateral ás veas e arterias ilíacas. Un sinal de insuficiencia venosa ovárica en USAS considérase que ten máis de 5 mm de diámetro coa presenza de fluxo sanguíneo retrógrado. Para un exame completo, a prevención de recaídas e as tácticas de tratamento correctas, debe realizarse unha ecografía das veas das extremidades inferiores, o perineo, a vulva, o interior da coxa e a rexión glútea.
- O desenvolvemento da tecnoloxía médica levou ao uso de novos métodos de diagnóstico. Na terceira etapa, despois da verificación ecográfica do diagnóstico, utilízanse métodos de diagnóstico de radiación para confirmalo.
- A flebografía pélvica con ovaricografía radiopaca bilateral selectiva é un dos métodos diagnósticos invasivos de radiación que se realiza só nun ámbito hospitalario. Este método foi considerado durante moito tempo o "estándar de ouro" diagnóstico para avaliar a dilatación e detectar a insuficiencia valvular nas veas pélvicas. A esencia do método é a introdución dun axente de contraste baixo o control dunha instalación de raios X a través dun catéter instalado nunha das veas principais (xugular, braquial ou femoral) ata as veas ilíaca, renal e ovárica. Así, é posible identificar as variantes anatómicas da estrutura das veas ováricas, para determinar os diámetros das veas gonadal e pélvica.
- O contraste retrógrado das veas gonadais á altura da proba de Valsalva serve como sinal anxiográfico patognomónico da súa insuficiencia valvular coa visualización dunha forte expansión e tortuosidade, respectivamente. Este é o método máis preciso para detectar a síndrome de May-Turner, os cambios posttromboflebíticos na vena ilíaca e inferior.
- Cando a vea renal esquerda está comprimida, colaterais venosos perirrenais con fluxo sanguíneo retrógrado nas veas gonadais, determínase o estancamento do contraste na vea renal. O método mide o gradiente de presión entre o ril esquerdo e a vea cava inferior. Normalmente, é de 1 mm Hg. Art. ; gradiente igual a 2 mm Hg. Art. , pode suxerir compresión lixeira; cun gradiente > 3 mm Hg. Art. pode ser diagnosticado con síndrome de compresión aorto-mesentérica con hipertensión na vea renal esquerda, e o gradiente> 5 mm Hg. Art. considérase unha estenose hemodinámicamente significativa da vea renal esquerda. A determinación do gradiente de presión é un elemento importante do diagnóstico, xa que, dependendo dos seus valores, están previstas esencialmente diferentes intervencións cirúrxicas nas veas da pelve pequena, o que é moi importante nas condicións modernas. Actualmente, este estudo (cun gradiente de presión normal) pódese usar con fins terapéuticos - para a embolización da vea ovárica.
- O seguinte método de radiación é a tomografía computarizada de emisión das veas pélvicas con eritrocitos marcados in vitro. Caracterízase pola deposición de eritrocitos marcados nas veas da pelve e a visualización das veas gonadais, permite identificar os plexos varicosos da pelve pequena e as veas ováricas dilatadas en varias posicións, o grao de conxestión venosa pélvica, o refluxo de sangue de as veas pélvicas nas veas safenas das pernas e do perineo. Normalmente, as veas ováricas non se contrastan, non se observa a acumulación do radiofármaco nos plexos venosos. Para unha avaliación obxectiva do grao de conxestión venosa da pelve pequena, calcúlase o coeficiente de conxestión venosa pélvica. Pero este método tamén ten inconvenientes: invasividade, resolución espacial relativamente baixa, imposibilidade de determinar con precisión o diámetro das veas, polo tanto, actualmente non se usa con tanta frecuencia nas clínicas.
- O exame videolaparoscópico é unha ferramenta valiosa para avaliar o non diagnosticado. En combinación con outros métodos, pode axudar a determinar as causas da dor e prescribir o tratamento correcto. Con varices da pelve pequena na rexión do ovario, ao longo dos ligamentos redondos e anchos do útero, as veas pódense visualizar en forma de vasos cianóticos e dilatados cunha parede delgada e tensa. O uso deste método está significativamente limitado polos seguintes factores: a presenza de tecido graxo retroperitoneal, a posibilidade de avaliar as varices só nunha área limitada e a imposibilidade de determinar o refluxo a través das veas. Actualmente, o uso deste método está xustificado diagnosticamente en casos de sospeita de dor multifocal. A laparoscopia permite visualizar as causas da CPP, por exemplo, focos de endometriose ou adherencias, no 66% dos casos.
Características da terapia
Para o tratamento completo das varices da pelve pequena, unha muller debe seguir todas as recomendacións do médico e tamén cambiar o seu estilo de vida. En primeiro lugar, cómpre prestar atención ás cargas, se son excesivamente altas, deben reducirse, se o paciente leva un estilo de vida excesivamente sedentario, é necesario facer deporte, pasear con máis frecuencia, etc.
Recoméndase encarecidamente aos pacientes con varices que axusten a súa dieta, consuman o mínimo posible de comida chatarra (fritidas, afumadas, doces en grandes cantidades, salgadas, etc. ), alcohol, cafeína. É mellor dar preferencia a verduras e froitas, produtos lácteos, cereais.
Ademais, como profilaxe para a progresión da enfermidade e con fins medicinais, os médicos prescriben o uso de roupa interior de compresión para pacientes con varices.
Medicinas
A terapia de ERCT implica varios puntos importantes:
- desfacerse do fluxo inverso do sangue venoso;
- alivio dos síntomas da enfermidade;
- estabilización do ton vascular;
- mellora da circulación sanguínea nos tecidos.
Os preparativos para as varices deben tomarse en cursos. O resto das drogas, que desempeñan o papel de analxésicos, permítese beber exclusivamente durante un ataque doloroso. Para unha terapia eficaz, o médico adoita prescribir os seguintes medicamentos:
- fleboprotectores;
- preparados enzimáticos;
- medicamentos que alivian os procesos inflamatorios con varices;
- pílulas para mellorar a circulación sanguínea.
Tratamento operatorio
Paga a pena recoñecer que os métodos de tratamento conservadores dan resultados verdadeiramente visibles principalmente nas fases iniciais das varices. Ao mesmo tempo, o problema pódese resolver fundamentalmente e a enfermidade pódese eliminar completamente só mediante cirurxía. Na medicina moderna, hai moitas variacións do tratamento cirúrxico das varices, considere os tipos de operacións máis comúns e eficaces:
- embolización de veas nos ovarios;
- escleroterapia;
- plástico dos ligamentos uterinos;
- eliminación de veas agrandadas mediante laparoscopia;
- fixación de veas na pelve pequena con clips médicos especiais (recorte);
- crossectomía - ligadura de veas (prescrita se, ademais dos órganos pélvicos, están afectados os vasos das extremidades inferiores).
Durante o embarazo, só é posible a terapia sintomática das varices da pelve pequena. Recomendamos levar mallas de compresión, tomando flebotónicas por recomendación dun cirurxián vascular. No II-III trimestre pódese realizar a flebosclerose das varices do perineo. Se, debido ás varices, existe un alto risco de hemorraxia durante o parto espontáneo, a elección é a favor do parto operatorio.
Fisioterapia
O sistema de actividade física para o tratamento das varices nunha muller consiste en exercicios:
- "Bicicleta". Deitamos de costas, botamos as mans detrás da cabeza ou colócaas ao longo do corpo. Levantando as pernas, realizamos con elas movementos circulares, coma se pedaleásemos nunha bicicleta.
- "Bidueiro". Sentámonos boca arriba en calquera superficie dura e cómoda. Levante as pernas e inicie suavemente detrás da cabeza. Apoiando a rexión lumbar coas mans e poñendo os cóbados no chan, endereite lentamente as pernas, levantando o corpo.
- "Tesoiras". A posición inicial está nas costas. Levante as pernas pechadas lixeiramente por riba do nivel do chan. Estendimos os membros inferiores cara os lados, volvémolos cara atrás e repetimos.
Posibles complicacións
Por que son perigosas as varices da pelve pequena? Adoitan rexistrarse as seguintes consecuencias da enfermidade:
- inflamación do útero, os seus apéndices;
- hemorraxia uterina;
- anomalías no traballo da vexiga;
- a formación de trombose venosa (unha pequena porcentaxe).
Profilaxe
Para que as varices da pelve pequena desaparezan o máis axiña posible e no futuro non haxa repetición da patoloxía dos órganos pélvicos, paga a pena cumprir con regras preventivas sinxelas:
- realizar exercicios ximnásticos diariamente;
- previr o estreñimiento;
- observar un réxime dietético no que debe estar presente a fibra vexetal;
- non permanecer nunha posición durante moito tempo;
- tomar unha ducha de contraste do perineo;
- para que non aparezan varices, é mellor levar calzado e roupa excepcionalmente cómodos.
As medidas preventivas destinadas a reducir o risco de aparición e progresión de varices na pelve pequena redúcense principalmente á normalización do estilo de vida.






































